משבר הקורונה: ומה הלאה?
איך ומתי מגפת הקורונה עתידה להסתיים? עוד קשה לדעת, אך התפרצויות גדולות של מגפות בעבר מלמדות איך COVID-19 עשויה להתפתח בתקופה הקרובה. זה מה שיש למומחים להגיד

אנו יודעים איך מגפת הקורונה COVID-19 החלה: עטלפים שחיים בקרבת העיר ווהאן בסין הם נשאים של כמה וכמה זנים של נגיפי קורונה. בסתיו אשתקד אחד מזני הנגיף, שהיה סתגלן דיו כדי לעבור בין מינים, עבר מהפונדקאי או הפונדקאים שלו ומצא את דרכו לאדם כלשהו. משם הוא התפשט הלאה.
מה שלא ברור עדיין לאיש זה איך המגפה תסתיים. נגיף הקורונה הזה מפגין שילוב חסר תקדים של יכולת הפצה, מגוון תסמינים רחב הנע בין שום דבר ועד מוות, ושיבושים רחבי היקף בעולם כולו. הפגיעות הרבה של האוכלוסייה לנגיף הובילה לגדילה מעריכית במספר הנדבקים. "זהו מצב ייחודי החדש לנו לחלוטין" אומרת שרה קובי (Cobey), אפידמיולוגית וביולוגית אבולוציונית מאוניברסיטת שיקגו.
אבל מגפות העבר מספקות רמזים למה שעתיד לבוא. אף שאין דוגמה היסטורית אחת מושלמת, האנושות חוותה כמה וכמה מגפות גדולות במאה השנים האחרונות, ובסופו של דבר הן חדלו לטלטל את החברה. הדרכים ששימשו לבלימתן מספקות תובנות לעולם השואף לחזור לחיים בריאים ולשגרה פחות או יותר נורמלית. שלושה מאירועי העבר הללו, לטענת קובי ומומחים נוספים, מעידים שהשלב הבא תלוי הן באבולוציה של הנגיף, והן בתגובת האנושות אליו, מבחינה ביולוגית וחברתית גם יחד.
בעיה מתרחבת
נגיפים משתנים ללא הרף. אלה מהם שמחוללים מגפות מציגים מאפיינים חדשים מספיק כדי שמערכת החיסון האנושית לא תזהה אותם מיד כפולש מסוכן. הם מאלצים את הגוף לפתח הגנה חדשה לגמרי נגדם, הכוללת יצירת נוגדנים חדשים ומרכיבים נוספים של מערכת החיסון שיוכלו להגיב ליריב ולפעול נגדו. אנשים רבים חולים בטווח הקצר, וגורמים חברתיים כמו התקהלויות או חוסר זמינות של טיפולים רפואיים עלולים להגביר את היקף ההפצה. בסופו של דבר, ברוב המקרים נוגדנים שפיתחה מערכת החיסון לצורך המלחמה בפולש נשארים לאורך זמן אצל חלק גדול מספיק מהאוכלוסייה שנדבקה כדי ליצור עמידות לטווח ארוך ולצמצם את מעבר הנגיף מאדם לאדם. אך עד שזה יקרה עלולות לעבור כמה שנים, ובינתיים שוררת מהומה.
ללמוד לחיות עם מחלה: הדוגמה המפורסמת ביותר לדינמיקה הזאת בתקופה המודרנית הייתה התפרצות מגפת השפעת מזן H1N1 בשנים 1919-1918. לרשותם של רופאים ועובדי בריאות הציבור עמדו פחות כלים מאלה שיש להם כיום, ויעילות האמצעים שננקטו כגון סגירת בתי הספר נגזרה מהתזמון והנחישות של השימוש בהם. בתוך שנתיים, ושלושה גלים במהלכן, נדבקו במגפה כ-500 מיליון בני אדם, ומתו בין 50 ל-100 מיליון איש. היא הסתיימה רק אחרי שההדבקות הטבעיות העניקו חסינות למחלימים.
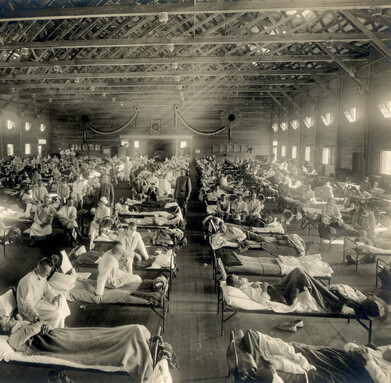
הנגיף H1N1 הפך אנדמי, כלומר מחלה מידבקת שמלווה אותנו באופן קבוע ברמה פחות חמורה, וחזר בתור שפעת עונתית במשך 40 שנים נוספות. נדרשה מגפה נוספת – H2N2 בשנת 1957 – כדי להכחיד את רוב הנגיפים מהזן של 1918. ביסודו של דבר נגיף שפעת אחד דחק הצידה נגיף אחר, בלי שהמדענים יודעים להסביר איך זה קרה. מאמציהם של בני האדם להגשים בעצמם את אותה מטרה כשלו. "הטבע מסוגל לעשות את זה, אבל אנחנו לא", אומר הווירולוג פלוריאן קרמר (Krammer) מבית הספר לרפואה איקן בבית החולים מאונט סיני בניו יורק.
בלימה: למחלת הסארס – קיצור של "תסמונת נשימתית חריפה קשה" (Severe Acute Respiratory Syndrome), שהתפרצה בשנת 2003, לא גרם נגיף שפעת, אלא נגיף קורונה, SARS-CoV, קרוב משפחה של גורם המחלה הנוכחית, SARS-CoV-2. משבעת זני הקורונה התוקפים בני אדם, ארבעה נפוצים מאוד ואחראים יחד לקרוב לשליש ממקרי ההצטננות האנושיים.
הזן שחולל את מגפת הסארס היה הרבה יותר מידבק. שיטות פעולה אפידמיולוגיות אגרסיביות ואמצעים חברתיים כגון הטלת הסגר על החולים ובידוד מי שבאו איתם במגע, והפעלת אמצעי בקרה ופיקוח, הצליחו להגביל את ההתפרצויות החמורות למקומות מעטים, כגון הונג קונג וטורונטו. תרמה לבלימה העובדה שהמחלה פרצה זמן קצר אחרי ההדבקה והיה קל לזהות אותה: כמעט כל הנדבקים הציגו תסמינים חמורים כגון חום גבוה וקשיי נשימה. והם הפיצו את הנגיף רק אחרי שנהיו חולים בבירור, ולא קודם.
"רוב חולי הסארס לא היו מידבקים כמעט עד כשבוע אחרי הופעת התסמינים", מסביר האפידמיולוג בנג'מין קאולינג (Cowling) מאוניברסיטת הונג קונג. "אם הצליחו לזהות אותם במהלך השבוע הזה והחזיקו אותם בבידוד עם השגחה למניעת הדבקה, המחלה לא התפשטה מהם הלאה". מאמצי הבלימה הצליחו יפה מאוד, עד כדי כך שמספר חולי הסארס בעולם כולו הסתכם ב-8,098 בלבד, ומהם 774 מתו. מאז 2004 המחלה נעלמה מהעולם.
כוח החיסון: כשהופיע נגיף שפעת H1N1 חדש, המוכר כשפעת החזירים, וחולל מגפה עולמית בשנת 2009, "אנשים נזעקו, מפני שזה היה נגיף חדש לגמרי", אומר קאולינג, והוא גם היה דומה מאוד לשפעת הקטלנית של 1918. עד מהרה התברר ששפעת החזירים הייתה פחות חמורה מכפי שחששו. חלק מהעניין, מסביר קרמר, הוא ש"מזלנו שפר עלינו מפני שהפתוגניות (היכולת לחולל מחלה; המת') של הנגיף לא הייתה גבוהה במיוחד". אך סיבה חשובה נוספת הייתה שתוך שישה חודשים מהופעת הנגיף, מדענים כבר פיתחו חיסון נגדו.
בניגוד לחיסונים נגד חצבת או אבעבועות רוח, שמקנים חסינות לטווח ארוך, חיסוני שפעת מספקים הגנה רק לשנים ספורות. נגיפי השפעת הם חמקמקים, ומשתנים במהירות כדי לחמוק ממערכת החיסון. כתוצאה מכך יש לעדכן את החיסונים כל שנה ולחסן שוב ושוב. אבל במהלך מגפה יש תועלת גם לחיסון קצר טווח. החיסון שפותח ב-2009 עזר למתן את גל החולים השני שהגיע בחורף. כתוצאה מכך, המגפה הלכה הרבה יותר מהר בדרכו של הנגיף משנת 1918, והפכה לשפעת עונתית נפוצה, שרבים מוגנים מפניה כעת בזכות זריקות חיסון או נוגדנים טבעיים שפיתחו בפעם הקודמת שנדבקו.
עוד ב-mako בריאות:
>> מה קורה כשלא מחליפים מסכה? רופאה מסבירה
>> רופא איטלקי: "החודש התמונה השתנתה לחלוטין"
>> הגיעה למיון, שוחררה עם משככי כאבים - ומתה
רגע ההכרעה הנוכחי
כל תחזית בנוגע להמשך דרכה של מגפת COVID-19 אינה אלא השערה, אבל סביר להניח שההכרעה תבוא משילוב של כל הדברים שפעלו במגפות הקודמות: אמצעי ריסון חברתי מתמשכים כדי לקנות לעצמנו זמן, תרופות אנטי-ויראליות חדשות להקלת התסמינים, וחיסון. הנוסחה המדויקת – למשל כמה זמן יידרשו אמצעי פיקוח כמו ריחוק חברתי – תלויים במידה רבה במידת שיתוף הפעולה של הציבור עם ההגבלות ויעילות התגובה הממשלתית. לדוגמה, אמצעי הכלה שבלמו היטב את COVID-19 בהונג קונג ודרום קוריאה, הופעלו הרבה יותר מדי מאוחר באירופה ובארצות הברית. "השאלה איך המגפה תתפתח תלויה לפחות במחציתה בגורמים חברתיים ופוליטיים", אומר קובי.
המחצית הנותרת תגיע קרוב לוודאי מהמדע. חוקרים שילבו כוחות יותר מאי פעם בעבר, ופועלים כעת בכמה חזיתות לפתח פתרונות רפואיים. אם תרופות שנמצאות כעת בפיתוח יוכיחו את עצמן, הן ישפרו את אפשרויות הטיפול ויפחיתו מאוד את כמות החולים הקשים והמתים.
שיטה לזיהוי נוגדנים מנטרלים נגד SARS-CoV-2, שמעידים על חסינות אצל חולים שהחלימו, תוכל גם היא להועיל מאוד. קרמר ועמיתיו פיתחו בדיקה שכזו, והם אינם היחידים. בדיקות דם סרולוגיות כאלה, ששימשו בעבר רק בהתפרצויות מקומיות, אומנם לא יחסלו את המגפה, אבל יוכלו לסייע באיתור של דם עשיר בנוגדנים ובניצולו לטיפול בחולים קשים. ובסבירות גבוהה אף יותר, הבדיקות יחזירו אנשים מהר יותר לעבודה אם נדע לזהות אנשים שנאבקו בנגיף בהצלחה ופיתחו נגדו חסינות.

רק חיסון יעצור באמת את ההעברה מאדם לאדם. לשם כך יידרש זמן – כנראה עוד שנה מהיום. ובכל זאת, יש בסיס להניח שחיסון ימלא את ייעודו. בשונה מנגיפי שפעת, לנגיפי קורונה יש הרבה פחות דרכים להתחבר לתאים המארחים. "אם נחסום את דרכי ההיקשרות הללו, [הנגיף] לא יצליח להשתכפל", אומר קרמר. "זה היתרון שלנו במקרה הזה".
עדיין לא ברור אם החיסון יעניק חסינות ארוכת טווח כמו בחצבת או קצרת טווח כמו בשפעת. אבל "בשלב הזה כל חיסון יועיל", אומר האפידמיולוג אוברי גורדון (Gordon) מאוניברסיטת מישיגן.
כל עוד לא יחוסנו כל שמונה מיליארד תושבי כדור הארץ שעדיין לא חלו או החלימו, מגפת COVID-19 תהפוך כנראה למצב אנדמי. היא תסתובב באוכלוסייה ותדביק אנשים במחלה עונתית – שבחלק מהמקרים תהיה קשה מאוד. אבל אם הנגיף יסתובב בינינו די זמן, הוא יתחיל להדביק ילדים בגיל צעיר. בדרך כלל, אם כי לא תמיד, המקרים האלה קלים יחסית, והתקווה היא שבדומה לנגיפי קורונה אחרים ילדים ייטו פחות לפתח תסמינים חמורים אם יידבקו שוב כמבוגרים. השילוב בין חיסון וחסינות טבעית יגן על רבים מאיתנו.. נגיף הקורונה, כמו רוב הנגיפים, ישרוד, אך לא כמגפה עולמית.
תרגמה: רונה אבירם, דוקטורנטית במכון ויצמן למדע וכתבת באתר מכון דוידסון לחינוך מדעי
פורסם במקור בגיליון יוני 2020 של כתב העת "סיינטיפיק אמריקן"