אתמול חשף ג'יימס מייקל טיילר - הוא גאנתר מ"חברים"- בתוכנית הבוקר Today של רשת NBC כי הוא חולה בסרטן ערמונית במצב מתקדם - המחלה התפשטה לעצמותיו ולעמוד השדרה שלו. בגלל הקורונה, סיפר, פספס תור וכעת פלג גופו התחתון משותק והוא לא מסוגל ללכת. "המטרה שלי עכשיו", אמר, "היא להציל לפחות חיים של אדם אחד בעזרת החשיפה הזאת".
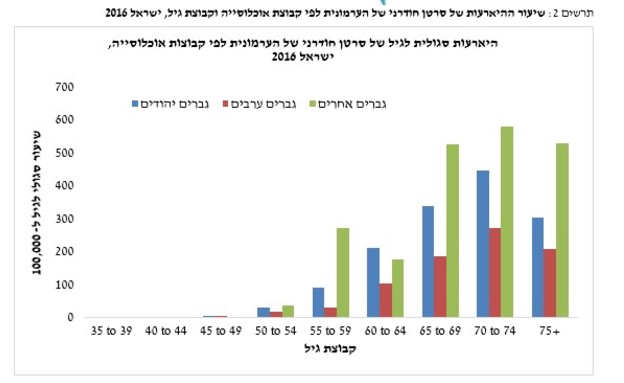
סרטן הערמונית הינו אחד מסוגי הסרטן השכיחים ביותר בקרב גברים בישראל ובכלל ומהווה גורם רביעי בשכיחותו לתמותה מסרטן בקרב גברים בישראל לאחר סרטן הריאה, המעי הגס והלבלב. סרטן הערמונית מאופיין על ידי גדילה לא סדירה של הרקמה והיווצרות גוש גידולי אשר עלול לחדור לאיברים סמוכים או להתפשט לאיברים מרוחקים. בשנים האחרונות מאובחנים מדי שנה מעל ל-2,400 חולים חדשים עם סרטן חודרני של הערמונית.
הערמונית (פרוסטטה) ממוקמת בבסיס איבר המין מתחת לשלפוחית השתן וקדמית לרקטום. היא מייצרת את הנוזל בו נמצאים הזירעונים וחיונית לפוריות הגבר, אך חסרת תפקוד ממשי בגיל מבוגר יותר. גודלה וצורתה משתנים עם הגיל והם שונים מאדם אחד לאחר. החל מהעשור החמישי לחיים, עלולים להתפתח בערמונית שני תהליכים: הראשון והשכיח ביותר הוא הגדלה שפירה (לא ממאירה) של הערמונית, והשני הפחות שכיח- גידול ממאיר (סרטני). מתחת לגיל 50 נדיר שתופיע המחלה שכן שכיחותה עולה עם הגיל.
"שיעורי ההיארעות של סרטן ערמונית חודרני עולים באופן ברור החל מגיל 50 כאשר הרוב המוחלט (99.9%) של החולים שאובחנו היו בני 40 ומעלה בעת האבחנה, ועיקר התחלואה נצפתה בבני 65 ומעלה", מציין ד"ר גאלב לדאוי, רופא בכיר במחלקה האורולוגית במרכז הרפואי הלל יפה. "שיעורי ההיארעות והתמותה מסרטן הערמונית המתוקננים לגיל בישראל הושוו לאלה של 20 המדינות עם השיעורים הגבוהים ביותר באירופה. על פי נתוני הסוכנות הבינלאומית לחקר הסרטן (IARC) עולה כי שיעור ההיארעות בישראל נמצא באמצע (מקום 11 מבין 21 המדינות) בעוד ששיעור התמותה מהמחלה הוא הנמוך ביותר".
גילוי מוקדם
"עקב שכיחותה הגבוהה של המחלה הושם דגש על גילוי מוקדם שתאפשר החלמה מלאה כתוצאה מהטיפול. לעתים לא יופיעו כלל תסמינים מוקדמים ולכן ישנה חשיבות רבה לאבחון המוקדם. האבחון מבוסס על בדיקת דם ל- PSA שהינו חומר חלבוני שהערמונית מפרישה ובדיקה רקטאלית של הערמונית. במקרים של חשד לסרטן, תילקח דגימה בעזרת מחט מהערמונית לטובת ביופסיה. בעידן החדש ניתן לקחת דגימות בעזרת סונר רקטאלי (TRUS) בהרדמה מקומית. לאחרונה נוספה שיטה חדשה ומדויקת יותר לביצוע ביופסיות בשילוב של שני אמצעי הדמיה- סונר רקטאלי (TRUS) ותהודה מגנטית (MRI)", מציין ד"ר רונן רוב, רופא בכיר במחלקה האורולוגית בהלל יפה.
הטיפולים
בשונה ממחלות סרטניות אחרות, סרטן הערמונית לרוב מתפשט לאט. הסיכוי שהמחלה תתפשט ותגרום לסיבוכים או מוות תוך מספר שנים הוא קטן. "השאלה העולה היא האם להציע לחולה טיפול רדיקלי כגון ניתוח, כאשר ממילא סיכוייו למות מהמחלה קטנים? עם זאת, תוחלת החיים בעולם המערבי, כולל בישראל, הולכת ומתארכת ולכן גם גידולים המתפתחים באיטיות עלולים להוות סכנה ממשית בטווח הארוך. בנוסף אין כיום בידינו אמצעים מדויקים לקבוע בוודאות את הקצב הצפוי של התפתחות הסרטן והתפשטותו ולכן גברים מתחת לגיל 75 לערך, מקובל להמליץ להם על טיפול במחלה. גברים קשישים שסובלים ממחלות משמעותיות אחרות, העמדתם בפני טיפול רדיקלי (כירורגי או אחר) לא תהיה תמיד הבחירה הנכונה. במקרים אלה יש מקום לטיפול שמידת הסיכון/ הסיבוך יחסית קטן. במילים אחרות, הטיפול האידיאלי בסרטן הערמונית צריך לרפא את החולה או לעצור את המחלה תוך גרימת מינימום פגיעה באיברים אחרים ובאיכות החיים של המטופל", מסביר ד"ר רוב. בחלק מהמטופלים ניתן להסתפק במעקב צמוד עם בדיקת דם תקופתית אחת למספר חודשים של ערכי PSA וביופסיות חוזרות ואז לקבל החלטה בכפוף למאפיינים נוספים, כגון גיל המטופל, מחלות נלוות, הרגלי השתנה וגודל הערמונית, על אופן הטיפול במידה שהמחלה מראה סימני התקדמות.
הטיפולים השכיחים כוללים ניתוח, טיפולי קרינה ממקור חיצוני או פנימי (ברכיתרפיה), הקפאת הבלוטה (קריותרפיה) והרס רקמת הבלוטה באמצעות גלי על שמע.
ניתוח: שיטת הטיפול השכיחה ביותר כיום במדינות המערביות המתבצע במספר שיטות: השיטה הישנה "ניתוח בגישה פתוחה"- נעשית באמצעות חתך בבטן התחתונה, ניתוח לפרוסקופי (ללא פתיחת בטן) וניתוח באמצעות רובוט (השיטה החדשה שמובילה כעת)- ניתוח בגישה זעיר פולשני ללא פתיחת בטן אשר במהלכו מסירים את בלוטת הערמונית יחד עם שלפוחית הזרע, ומשיקים את צינור השתן (השופכה) מחדש לשלפוחית השתן. הניתוח שונה לחלוטין מניתוח ה"פרוסטטה" הידוע והנפוץ המיועד לטיפול בהגדלה שפירה של הערמונית ולא בסרטן. "זהו ניתוח בהיקף גדול יחסית שמצריך לעתים תכופות מתן דם ומחייב נשיאת קטטר לשלושה שבועות. הניתוח אינו מתאים לאנשים מעל גיל 75 או לחולים עם מחלות משמעותיות אחרות. כתופעות נלוות לניתוח עלולות להיות הפרעות בשליטה על מנגנון ההשתנה (חוסר שליטה) בכ- 5% מהמנותחים, והפרעות בזקפה (אין-אונות) כ- 80%-70%. גם בשיטות ניתוח בהן נעשית שמירה על העצב האחראי לזקפה, נפגעת הזקפה ב-50% מהמנותחים", מציין ד"ר לדאוי.
קרינה חיצונית: מטרת הקרינה היא להרוס את התאים הסרטניים ולעצור את המשך גדילתם. הקרינה חודרת דרך רקמות הגוף הבריאות ומגיעה עד לאזור הגידול. ניתנת מידי יום במשך שמונה שבועות. מאחר שלא מדובר בטיפול ניתוחי הוא נטול סיכון ממשי לחיי החולה והוא נסבל יותר על ידי חלק מהחולים, בעיקר המבוגרים יותר. ברוב המקרים אין צורך באשפוז והסיבוכים שהוזכרו ביחס לניתוח מועטים יותר: הסיכוי לאין-אונות הוא 50%-40% ושיעור בעיות השליטה הוא 4%-2%. ייתכנו סיבוכים עקב נזק לרקמות בריאות מסביב לערמונית, כגון הפרעות במתן צואה, שלשול דמי, כאב בפי הטבעת, כאב בזמן השתנה ותכיפות במתן שתן.
קרינה פנימית-ברכיתרפיה (קרינה עם גרגירים של יוד רדיואקטיבי): מבוצעת בהרדמה אזורית או כללית, בהתאם לבחירת המטופל והמנתח, ללא צורך בחתך. לפני החדרת הגרגרים תבוצע בדיקת נפח של בלוטת הערמונית כדי לקבוע את גודלה ואת מיקומה המדויק. הליך ההשתלה נמשך כשעה ומבוצע תחת הנחיית אולטרה סאונד. תופעות הלוואי זהות לאלה שהוזכרו לעיל.
טיפול בסרטן ערמונית מתקדם (גרורתי): טיפולים סיסטמיים (מערכתיים), קרי תרופות, ניתנים כאשר קיימת מחלה גרורתית ידועה שגידול הממאיר של הערמונית ניזון מההורמון הגברי טסטוסטרון. הפסקת ייצור או השפעה על ההורמון הגברי תגרום להפוגה בשגשוג הגידול. ד"ר רוב מציין כי הטיפול הראשוני הוא טיפול הורמונלי להורדת רמת ההורמון הגברי (טסטוסטרון) לטווח הסירוס. בעבר טיפול זה היה מתבצע על ידי כריתת האשכים. ברפואה המודרנית ניתן לעשות זאת באמצעות הזרקת אנטי הורמונים מסוג AGONIST או ANTIAGONIST. חולים עם סרטן ערמונית גרורתי יקבלו טיפול כימותרפי הכרוך בתופעות לוואי ובפרט בירידת הספירה הלבנה, זיהומים ופגיעה במערכת העצבים הפריפרית.
עוד ב-mako בריאות:
>> מדענים: החיסון שיהיה יעיל נגד כל זני הנגיף
>> סובלים מריח רע מהפה? תאכלו את זה
>> חוקרים: התזונה הזו טובה במיוחד לירידה במשקל
לסיכום, מציינים השניים: "גידול ממאיר של הערמונית הינו אחד מסוגי הסרטן הנפוצים בקרב גברים. בשנים האחרונות נכנסו טיפולים חדשים המכוונים באופן מדויק נגד מנגנונים מולקולריים המעורבים בתהליך המחלה, אשר הוכחו כמאריכי חיים. כיום מתגלים יותר ויותר מקרים עקב ביצוע בדיקות סקר לגילוי מוקדם של המחלה והעלאת המודעות של האוכלוסייה. גבר מעל גיל 50 - חשוב שייבדק אחת לשנה אצל אורולוג וגברים שבמשפחתם אב/אח חלו במחלה, צריכים להיבדק כבר מגיל 40. בדיקה זו יכולה להציל חיים".