אחת הפציעות הקשות ביותר, וגם הכי משנות חיים, היא קטיעת גפיים. לעתים אנחנו שומעים על מקרה טראגי כזה או אחר של אדם שאיבד יד או רגל, אבל מכורח המציאות הקשה המחשבה שלנו נודדת במהרה אל המקרה הטראגי הבא, ולעתים אנחנו בכלל אומרים לעצמנו 'תודה לאל שהוא "רק" נפצע קשה'. אותו אדם, לעומת זאת, יישאר עם הפציעה הזו לאורך כל ימי חייו. הוא יאלץ להתמודד עם המציאות המורכבת של אובדן גף, וללמוד לתפקד מחדש עם הכלים שהחיים כפו עליו.
במלחמה הנוכחית, גם בגלל אופי הלחימה, צורת לחימה בשטח בנוי וריבוי מטעני חבלה, ישנם ריבוי מקרים של קטיעות גפיים בקרב לוחמים לעומת מלחמות קודמות. אבל האם יש בנמצא נתונים שיאשרו זאת? "אני מכיר את הטענה הזו", אומר ד"ר אסף אקר, מנהל היחידה לטראומה אורטופדית בבי"ח סורוקה. "אני לא יודע אם היא נכונה, מהסיבה שכל האנשים שיש להם זיכרון ממלחמות קודמות הם מבוגרים, ולא מטפלים יותר בחולים. אין זיכרון ארגוני של הדבר הזה שאני יכול להעיד עליו. אני לא יודע מה נכון, והשאלה היא גם למה משווים, למלחמת לבנון השנייה? או למשהו בסדר גודל דומה, שזה לבנון הראשונה או יום כיפור? אין רופאים שעובדים היום ועבדו גם במלחמות ההן, אז אני לא יודע להשוות".
על אף הקושי להשוות, לדעתו של ד"ר חגי אמיר, מנהל מרכז השיקום לוינשטיין, קיימות סיבות טובות להניח שבמלחמה הנוכחית מספר קטיעות הגפיים אכן גבוה יותר, ביחס למספר הפציעות הכולל במלחמות אחרות: "היו קטיעות במלחמות קודמות, אבל אני חושב שעכשיו יש יותר קטיעות, וזאת מכמה סיבות: אחת היא שיש מיגון יותר טוב לאיברים הפנימיים, ולכן אנשים שנפגעים, נפגעים יותר בגפיים. שתיים – יש רפואה יותר טובה, פינוי מהיר ביותר, היום מגיעים במהירות אדירה לחדר מיון, ולכן אנשים שהיו מתים בעבר בשטח או בדרך לבית החולים מגיעים לבית החולים וניצלים, ונשארים עם פגיעות גפיים. שלוש – הלוחמה הפעם היא עם המון טילים נגד טנקים, מטענים, וזה באמת פוגע בגפיים, בידיים, ברגליים, ולכן רואים הרבה קטיעות".
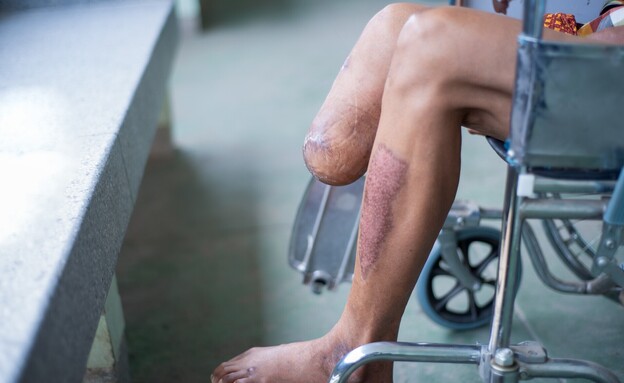
על כל פנים, "יש לצערנו הרבה פצועים כאלה", אומר ד"ר אקר. בחלק מהמקרים הקטיעה היא עובדה מוגמרת, "וכל מה שנשאר זה לנקות ולטפל, כדי שאפשר יהיה אחר כך להתאים פרוטזה ולהשתקם". במקרים אחרים, על הצוות הרפואי מוטלת ההחלטה הקשה האם לקטוע את האיבר או לנסות להצילו. "כל מה שאפשר להציל, אנחנו עושים את כל המאמצים, אבל יש פגיעות שאי אפשר. לפעמים הגף מדמם מאוד וזה דימום שאי אפשר לעצור, או שיש פגיעה באספקת הדם לגף, או שכל השרירים באזור עברו נמק והנמק הזה מסכן את חיי המטופל. אני באופן אישי כרתי בערך 20 גפיים בשלושת החודשים האחרונים, רובן זה בגלל פציעות שלא ניתן היה להציל".
"בזכות הכריתה, התפקוד שלו יהיה הרבה יותר טוב"
כמנהל היחידה לטראומה אורטופדית בסורוקה, ד"ר אקר הוא הרופא שמקבל את הפצועים עם פינויים לבית החולים, ולא אחת הוא זה שצריך לחרוץ גורלות שישפיעו על הפצועים לאורך כל ימי חייהם. "להחלטות שאנחנו מקבלים כמטפלים ראשוניים בשלב הטיפול בפציעה יש הרבה השפעה על תהליך השיקום, ואחד הדברים שמאוד מנחים אותנו בקבלת ההחלטות בטיפול זה השיקום והתפקוד אחר כך. אתן לך דוגמה: היה חייל שהייתה לו פגיעה די רצינית ברגל, והייתי צריך לקבל החלטה אם אני מנסה להשקיע מאמץ עילאי בלהציל את הגף, עם סקרי הצלחה שאני הערכתי אותם כנמוכים מאוד. המשמעות הייתה לגזור עליו עשרות ניתוחים, שנתיים-שלוש של טיפולים רפואיים וסיכויי הצלחה שאני הערכתי כנמוכים מאוד. לעומת זאת, בהחלטה שקיבלתי לכרות את הרגל שלו, בראייה שלי התפקוד שלו יהיה לאין ערוך הרבה יותר טוב. אפשר היה אולי, איכשהו, במאמצים לא נורמליים, לשמר את הרגל, אבל הייתה נשארת לו רגל נכה, דפוקה, כואבת, מזוהמת, שלא הייתה מאפשרת לו לתפקד בכלל. לעומת זאת, עם פרוטזה טובה הוא ירוץ. זו דוגמה לכך שברור לי שההחלטות שאני מקבל כמטפל, יש להן השלכה ישירה על השיקום והתפקוד. ואלו עומדים לנגד עיני בקבלת ההחלטות".
במקרים רבים, הפצוע אינו כשיר כדי להיות מעורב בהחלטה, אבל הדחיפות לקבלת ההחלטה היא קריטית. מי שכן מעורבים, על פי ד"ר אקר, הם קרוביו של הפצועה ובני משפחתו: "זה עניין מאוד עדין ומורכב, כי בעצם מבחינה משפטית הפצועים הם לרוב לא ילדים, הם מעל גיל 18, ומבחינת החוק הם אדונים לגורלם. הם אמורים לקבל על עצמם החלטות רפואיות. אלא אם כן הם לא מסוגלים לקבל החלטות רפואיות, ואז במקרה של מצבי חירום, מצבים מסכני חיים או מסכני גף, החוק מאפשר לרופאים לקבל החלטות.

"זה מוזר, וזה שונה אגב ממה שקורה בארצות הברית. שם, אם אדם לא יכול לקבל החלטות על הגוף שלו, אז בן משפחה קרוב או מישהו שהוא מינה מראש אמור לקבל את ההחלטה. בארץ, כדי שבן משפחה יקבל החלטות רפואיות על מישהו מהמשפחה שלו או על מישהו אחר, צריך אישור של בית משפט, ולרוב בשלבים הראשונים הדברים האלה לא מתבצעים. אבל זו רק התסבוכת החוקית של הדבר הזה. הלכה למעשה, אין דבר כזה שאנחנו מקבלים החלטה כזו בלי לדבר עם המשפחה ובלי להסביר ובלי להתייעץ. אנחנו מאוד משתדלים שהמשפחות יהיו חלק בלתי נפרד מתהליך קבלת ההחלטות. לא נתקלתי עדיין במצב שמשפחה אמרה לי לא. אבל בוודאי ובוודאי שהם יודעים שאם הם רוצים לקבל חוות דעת נוספת, להתייעץ עם מישהו אחר, הם יכולים.
"כל המצבים האלה שהיינו בהם, של קטיעת רגל, אני חושב שאני יכול להגיד בלב שלם שכל ההחלטות האלה נעשו כשהשארת הגף הייתה יוצרת סכנה אמיתית לבריאות המטופל; סכנה לחיים. יש כלל ברפואה דחופה שאומר, Life before Limb (בעברית - החיים קודמים לגף). אם הגף מסכן את חיי המטופל – החיים באים קודם".
"בין 95 ל-99 אחוזים מהקטועים יוצאים מכאן על שתי רגליים"
אז מה השלב הבא? אחרי הפציעה קשה מגיע, באופן בלתי נמנע, הליך קשה של שיקום ושל התאמת פרוטזה. אחד המקומות הבולטים בישראל בתחום זה הוא המרכז הרפואי לשיקום לוינשטיין. ד"ר אמיר, מנהל המרכז, מסביר את המורכבות האדירה של הליך השיקום, ואת השוני בין כל מטופל ומטופל, לפי חומרת הפציעה ואפילו לפי המיקום באיבר בו בוצעה הקטיעה.
"יש מנעד די גדול של קטיעות: קטיעות מתחת לברך, קטיעות של כפות רגליים, קטיעות בגובה האגן, גם יש קטיעות ידיים בגבהים שונים. הבעיה היא שלא תמיד המיקום נשאר קבוע, כי הפגיעות האלה הרבה פעמים מזוהמות, והפיצוץ גורם לכך שחלק מהרקמות הן לא רקמות חיות. לכן הפגיעה הראשונית לא תמיד נשארת פגיעה ראשונית, ולפעמים צריך לשנות את המיקום, את הגובה. לוקח 2-3 שבועות לראות סופית איפה המיקום של הקטיעה, ולראות שהפצע התרפא, שאין זיהום ושאפשר להתחיל לעבוד ולחזק את השרירים ואת התנועה במפרקים הקיימים כדי להגיע לקראת התאמת תותבת.
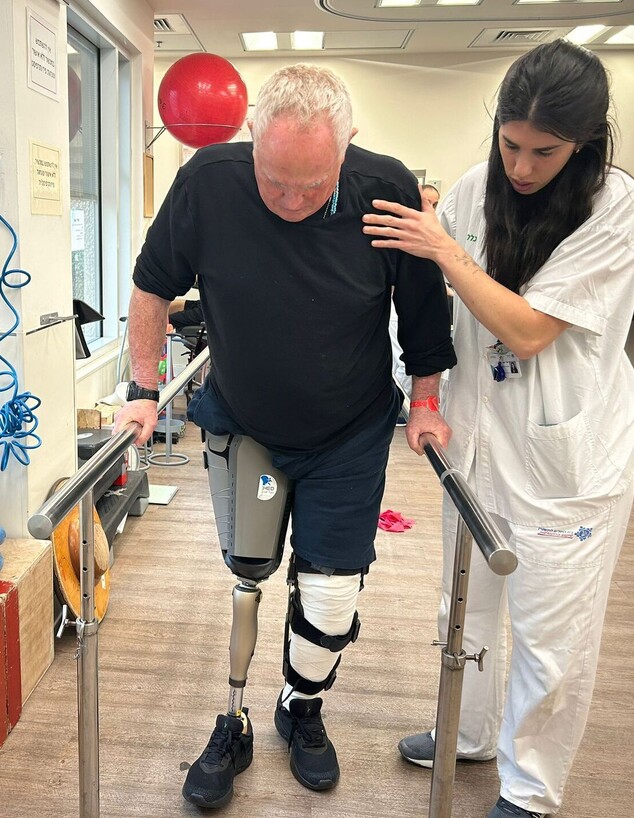
"להתאמת התותבת יש כמה אפשרויות: השיטה שבה אנחנו נוהגים היא התאמה מוקדמת – כשאנחנו רואים שהגדם התרפא והוא מוכן אנחנו יכולים להתחיל את התאמת התותבת ואת לימוד ההליכה, כדי שהגוף יהיה מוכן ויחזור לתפקד כמה שיותר מהר. אנחנו מכינים את המטופל, מכינים את התותבת, וברגע שהוא מוכן מתחילים ללכת. אם הכל הולך כשורה, אין זיהום, הגדם התרפא היטב והכל טוב – אחרי 4 עד 6 שבועות המטופל כבר הולך על הרגל, ותוך 6 שבועות הוא יכול לצאת עם התותבת שלו. שיטה שניה, שיותר נהוגה במקומות אחרים, היא לחכות. לא להתאים מיד. לחכות חודשיים-שלושה, עד שהגדם התרפא סופית, ואז להתאים את התותבת".
"אנחנו מקדמים דברים חדשניים שיש בעולם בנושא של קטיעות ושיקום קטועים. אנחנו מחדשים. לפני כמה שנים התחלנו לעשות שיקום תותבתי על ידי חיבור ישירות לעצם, משהו שדומה להשתלות שיניים שעושים היום. עשינו שניים כאלה בשיתוף עם בלינסון. זה מדהים כי זה נותן פתרון שהוא לאין ערוך יותר טוב לקטיעה מעל הברך. בסופו של דבר, בין 95 ל-99 אחוז מהקטועים יוצאים מכאן על שתי רגליים".
גם אחרי השיקום, מסביר ד"ר אמיר, הטיפול בקטועי הגפיים לא מסתיים לחלוטין לעולם. "התחזוקה היומיומית חשובה מאוד, גם של התותבת וגם של הגדם. רחצה של הגדם, ניקוי של בית הגדם. הרכיבים האלה, כמו כל מכונה, מצריכים טיפולים תקופתיים, גם אצל טכנאי וגם אצל הרופא השיקומי. שיראו שאין שפשופים או בעיות אחרות שיכולות לסכן את המטופל. ויש גם את אורך הזמן שמלכתחילה היצרן נותן לכל רכיב ורכיב. אחת ל-4 שנים צריך להחליף את התותבת כולה. זה למעשה המשך של טיפול לאורך כל החיים, לקבל תותבת חדשה וללמוד ללכת איתה שוב. אפילו לנעל חדשה קשה לפעמים להתרגל, אז תותבת חדשה זה משהו שיותר קשה להתרגל אליו וזה לוקח זמן. את כל זה מתאם משרד הביטחון עבור כל נכי צה"ל, למשך כל החיים, ונותן להם את כל מה שצריך"
איך מתמודדים עם קטיעת יד?
בלי כוונה מוקדמת, השיחה עם ד"ר אמיר התגלגלה בעיקר לנושא של קטיעות רגליים. אבל גם השיקום של קטועי ידיים נכנס תחת הפעילות הענפה של מרכז השיקום לוינשטיין, וכיום קיימים פתרונות פרקטיים שיכולים לשדרג לאין שיעור את איכות חייהם של אנשים שאיבדו יד בשדה הקרב, או בכל אירוע קשה אחר. "יש פרוטזות מדהימות", אומר ד"ר אמיר. "המנעד הוא ענק: יש פרוטזות שהן רק קוסמטיות, שהן רק נראות כמו יד ואתה רק לובש את הזה, ואין לזה תפקוד. יש תותבות פונקציונליות זה אומר שאנחנו מחברים מערכת שעל ידי משיכה של הכתפיים או של היד המטופל יכול לפתוח ולסגור את האצבעות ביד. או וו שאיתו אפשר לעשות כמעט הכל. התפקוד של התותבת הזאת הוא הכי טוב, אפשר לעשות איתה גם פעולות עדינות וגם פעולות שמצריכות הרבה כוח. זה לא תמיד נראה יפה, כי אתה מסתובב עם וו במקום יד, אבל אפשר גם לעשות שזה ייראה כמו כף יד, ובמקום שה-וו נפתח האצבעות נפתחות. בה קורה בצורה מכאנית לחלוטין, עם כבלים שמחוברים לרצועות על הכתפיים, ואפשר לשלוט באצבעות באמצעות הרחקה וקירוב של הכתפיים.

"יש גם את האפשרות המיואלקטרית. יש קולטנים אלקטרוניים שיושבים על אזורים בשרירים שהיו אמורים להזיז את האצבעות, וברגע שאדם מפעיל את אותם שרירים במטרה לפתוח או לסגור את כף היד, הקולטנים מפעילים מוטורים חשמליים שנמצאים בתוך התותבת ומביאים לפתיחה או לסגירה של כף היד. יש דברים מאוד מפותחים. מבחינה פונקציונלית זה פחות טוב מהתותבת עם ה-וו, אבל מבחינת הנוחות של התפעול של זה, זה הרבה יותר אינטואיטיבי, כי הפתיחה והסגירה של האצבעות מופעלות על ידי מחשבה. זו תותבת מאוד טובה לאנשים שיש להם קטיעה בגובה האמה, מתחת למרפק. מעל המרפק זו יותר בעיה, כי שם אין שרירים שהיו מפעילים אצבעות, אז צריך ללמוד איך לפתוח או לסגור את האצבעות לפי התנועה של המרפק. זה פחות אינטואיטיבי וקצת יותר מסורבל, והתותבת גם הרבה יותר כבדה, כיוון שלכל המוטורים האלה יש משקל.
"ככל שהקטיעות יותר גבוהות, אנשים פחות אוהבים ללבוש את הפרוטזה, ואחרי תקופה מסוימת הם משאירים אותה בצד והולכים בלי. לחלקם זה יותר מפריע מאשר עוזר. זה כבד להם, זה מכביד. כשהקטיעה היא של שתי ידיים אז כבר חייבים את זה, כי חייבים משהו כדי לתפקד"
"אנשים צעירים, בשיא הכושר, שהופכים להיות שבר כלי"
עד כאן עסקנו בפן הפיזיולוגי, הפרקטי, של תהליך השיקום אחרי קטיעות גפיים. אבל חלק לא פחות מהמסע המפרך הזה הוא ההליך הפסיכולוגי. ההסתגלות לחיים חדשים, בהם הפצוע צריך ללמוד מחדש כיצד לבצע כמה מן הפעולות הבסיסיות ביותר בחיי היומיום, היא לא עניין של מה בכך.
"השיקום זה לא רק הפיזיותרפיה" מאשר ד"ר אמיר. "יש הסתכלות הוליסטית: זה כולל גם את התפקוד הכללי ואת מעגלי התמיכה שיש למטופל – בן או בת זוג, משפחה תומכת, קהילה תומכת, יחידה תומכת – כל אלה הם דברים שאנחנו מסתכלים עליהם בשיקום, ועוזרים לאותו פצוע להשתמש בכל מעגלי התמיכה האפשריים שיש לו. אנחנו נותנים לו את התמיכה הפסיכולוגית.

"אנחנו מדברים פה על צעירים לוחמים שבשיא הכושר, בשיא הפעילות, הופכים פתאום להיות שבר כלי. אז יש להם גם רגשות אשמה על שעזבו את שדה הלחימה, גם זיכרונות ממראות איומים שהם ראו, גם תדמית עצמית נמוכה בגלל הפציעה שיש להם – הכל ביחד זה פגיעה קשה ביותר מבחינה פסיכולוגית ורגשית. הליווי הפסיכולוגי הוא אחד הדברים המרכזיים בשיקום".
בסופו של דבר, עם הרבה רצון ועבודה קשה, ד"ר אמיר טוען שאין שום דבר שפצוע קטוע גפיים לא יכול לעשות. "זה תלוי ברצון ובכוח ובסבלנות וכמובן גם בסוג הפגיעה, אבל עם שיקום טוב אפשר לעשות כמעט הכל. הפרוטזה עצמה מאפשרת את זה. צריך לזכור שאגף השיקום של משרד הביטחון נותן מעטפת שהיא מאוד נוחה לכל נכה. הוא לא בהכרח יצטרך אותה, אבל אם יש לו את כוח הרצון והוא כן רוצה לעשות משהו מעבר לנכות שלו, אז הוא יכול. יש מרכזי ספורט של נכי צה"ל ויש להם את כל החוגים האפשריים וכל המקצועות האולימפיים. הם מאפשרים לעשות כמעט כל דבר. ראינו אנשים עם פגיעות מאוד מאוד מסובכות שעם כוח רצון עשו הכל. טיפסו על הרים, רצו, הלכו לטיולים, גלשו – הכל.
