מרכז הראייה או ה'מקולה' שברשתית העין, הוא האזור שאחראי על חדות הראייה שלנו, שמאפשר לנו להבחין בין פרטים וצבעים, לזהות פנים, לקרוא ולכתוב. פגיעה באזור זה משמעותה פגיעה בראייה שלנו, בדרך העיקרית שבה אנחנו חווים את העולם. המשותף לשתי מחלות הרשתית, AMD (ניוון מקולרי גילי) ו־DME (בצקת מקולרית סוכרתית), הוא הפגיעה במקולה, ובשתיהן בלא טיפול עלול להיווצר נזק בלתי הפיך, עד לכדי אובדן הראייה.
"AMD היא סיבה מספר אחת לעיוורון במדינות המפותחות, ובפרט בקרב בני 50 ומעלה", מספרת ד"ר נורית מטלון, מנהלת יחידת הרשתית במרכז רפואי כרמל ומרכזת תחום רפואת עיניים במחוז חיפה וגליל מערבי, בשירותי בריאות כללית. "מעל גיל 60, לאחד מכל שמונה אנשים יש AMD ומעל גיל 75, המחלה נוכחת כבר באחד מכל ארבעה אנשים". מחלת AMD מתאפיינת בשני שלבי מחלה; בשלב הראשוני, ה'יבש' של המחלה, משקעים צהובים בשם 'דרוזן' שוקעים ברשתית. בשלב זה החולה אינו בהכרח מבחין בהידרדרות משמעותית של הראייה, אך בינתיים תהליכי ניוון והרס איטי של קולטני האור ברשתית הולכים ומתקדמים. "כ־85%–90% מהאנשים עם AMD נמצאים בשלב היבש, בדרגות השונות, רובם במצב קל", מסבירה ד"ר מטלון. השלב השני של המחלה הוא השלב ה'רטוב', שבו חלה הפרשה של פקטור בשם VEGF בתאי הרשתית, הגורם לצמיחה של כלי דם לא תקינים, דליפה ודימום מתחת למקולה, ובכך ליצירת בצקת, דימומים והצטלקות עם הזמן. "כ־10%–15% מחולי AMD נמצאים בשלב הרטוב, שלב זה אחראי ל־90% מאובדן הראייה שנוצר על רקע AMD. ככל שנתפוס את המחלה בשלב מוקדם יותר ונתחיל טיפול, נוכל לעצור את התדרדרות הראייה ולאפשר למטופלים לשמור על חדות הראייה", מסבירה ד"ר מטלון.
פגיעה במקולה יכולה להיגרם גם בשל DME או 'בצקת מקולרית סוכרתית', שהיא אחד מהמרכיבים של רטינופתיה סוכרתית, הביטוי העיני של מחלת הסוכרת. מחלת סוכרת מתאפיינת במצבים של 'איסכמיה', שבהם החמצן אינו מגיע לרקמות השונות בכמות הנדרשת. איסכמיה מתרחשת גם ברשתית העין, ופקטור VEGF נכנס גם כאן לפעולה, שכן הוא מעודד צמיחה של כלי דם כדי לאפשר הגעה של חמצן לרקמות, אולם, כלי דם אלה כאמור אינם תקינים ועלולים לדמם ולדלוף, ובכך להביא ליצירה של בצקת מקומית במקולה ולירידה בחדות הראייה. "שליש ממקרי מחלות העין בסוכרתיים הם על רקע של רטינופתיה סוכרתית, ומדובר בסיבה מספר אחת לאובדן ראייה בקרב אוכלוסיית ה'מבוגרים־צעירים', כלומר בני ובנות 20 עד 50. מדובר באנשים שנמצאים בשיאם, לומדים, עובדים, מגדלים משפחה וילדים. פגיעה בראייה בגילאים אלו היא קשה מאוד, יש לה משמעויות לא רק על החולה ובני משפחתו אלא גם על החברה, שכן הם מהווים את הבסיס שלנו", טוענת ד"ר מטלון. אלא שלעומת AMD, רטינופתיה סוכרתית אפשר למנוע. "מחקרים הראו שאיזון קפדני של הסוכרת ואיזון גורמי הסיכון, כמו לחץ דם, שומנים בדם וכיוצא באלה, יכולים למנוע הופעה של רטינופתיה סוכרתית. ככל שהחולה לא יהיה מאוזן, הוא עשוי להגיע למצבים של DME ועם הזמן לאבד את הראייה".
שלב האבחון עשוי להכריע את הכף
הן ב־DME והן ב־AMD, מה שעשוי להכריע את הכף הוא שלב אבחון המחלה ותחילת טיפול מתאים, ככל שהמצב יאובחן בשלב מוקדם יותר, כך הסיכוי לשמור על הראייה עולה. ומצד שני, בשני המקרים החולים עשויים לא להרגיש בדבר עד לשלבים מתקדמים. אבחון של AMD נעשה כחלק מבדיקה שנתית אצל רופא העיניים המומלצת החל מגיל 50, או קודם לכן במקרים שבהם יש היסטוריה משפחתית של AMD, שכן המחלה כוללת גם גורם תורשתי. אבחון רטינופתיה סוכרתית, ובתוך כך DME, נעשית כחלק מבדיקות סקר הנדרשות על פי מדדי האיכות של משרד הבריאות לחולי סוכרת, בתדירות של לפחות אחת לשנה ובהתאם לחומרת הרטינופטיה הסוכרתית.
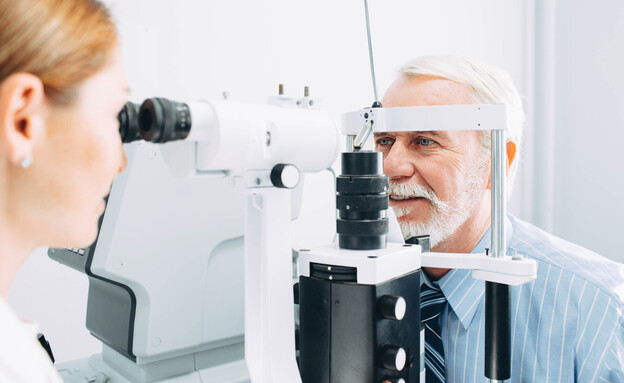
האבחון עצמו נעשה אצל רופא העיניים, וכולל על פי רוב בדיקה להרחבת אישונים, שלאחריה הרופא בוחן את קרקעית העין דרך מערכת עדשות במטרה לאתר סימנים למחלה. הבדיקה העיקרית המשמשת לאימות של חשד או למעקב אחר AMD ו־DME היא בדיקת OCT או Optical Coherence Tomography. "OCT הפכה בשנים האחרונות לבדיקה נפוצה מאוד, היא אורכת מספר דקות ולרוב לא מצריכה הרחבת אישונים. מדובר בקרן לייזר שאינה נספגת בעין אך עוברת דרך שכבות הרשתית של מרכז הראייה, ממפה את העין ומספקת תמונה של מצב הרשתית והאם ישנם סימנים ל־ AMD או .DME מדובר בבדיקה קלה, שאינה מערבת קרינה, חומר ניגוד או הזרקה כלשהי וניתן לעשות במקרה הצורך לעיתים קרובות".
לפני כשנה וחצי הוחלט בשירותי בריאות כללית לפעול בחזית נוספת לאיתור חולים עם רטינופתיה סוכרתית בקרב חולי הסוכרת המבוטחים בקופה, והחל מיזם להפעלת ניידת בדיקות בפריפריה. על פי ד"ר מטלון, עד כה השתתפו בפרויקט מעל עשרת אלפים מבוטחים. "זוהי למעשה מצלמה ניידת המופעלת על ידי טכנאי ומצלמת את רשתית העין ללא צורך בהרחבת אישונים. הצילומים מגיעים בהמשך לרופא עיניים מומחה לרשתית, והוא יכול לאתר האם יש סימנים של רטינופתיה סוכרתית. במקרים שבהם הוא מזהה סימנים, המטופל מוזמן באופן יזום לרופא העיניים להמשך הערכה באמצעות בדיקות כמו OCT ולהתאמת הטיפול". המצלמה הניידת מגיעה למרפאות אם שבהן אין רופאי עיניים, למרפאות מרוחקות ולעיתים גם למיקומים כמו בתי אבות, היכן שנמצאים מטופלים שמתקשים להגיע עד לרופא העיניים. "היתרון הוא לא רק בכך שהמצלמה מגיעה אל המטופל וחוסכת ממנו את הטרחה לקבוע תור לרופא העיניים ולהגיע למרפאה, אלא שהצילום נעשה ללא הרחבת אישונים, כך שאין הגבלה מנהיגה לדוגמה וניתן להמשיך בשגרת היום מייד לאחר מכן".
תדירות נמוכה עשויה לשפר את ההיענות לטיפול
בשתי המחלות, AMD בשלב הרטוב ו־DME, הטיפול הנדרש הוא זריקות תוך עיניות, אשר עד לאחרונה היו ניתנות על פי רוב בתדירות של אחת לחודש־חודשיים תחת הרדמה מקומית. "ב־AMD הטיפול ניתן באמצעות זריקות של מעכבי VEGF. בכל ביקור, גם אם לא ניתנת זריקה, המטופל יעבור צילום כדי לבחון מה מצב העין", מסבירה ד"ר מטלון. "אומנם מתן הזריקה נמשך דקות ספורות, אך הצורך להגיע בתדירות גבוהה למרפאה יוצר מעמסה על המטופל, בני משפחתו שלא אחת נדרשים ללוות אותו לטיפול וכן על מערכת הבריאות. כיום זמינים לשימוש טיפולים מתקדמים ויעילים, שעשויים להגדיל את המרווח בין ההזרקות לשלושה עד ארבעה חודשים בשיעור ניכר של המטופלים תוך שמירה על תוצאות הראייה לאורך זמן", מספרת ד"ר מטלון, "תדירות נמוכה יותר של מתן הטיפול הינה משמעותית, שכן לא רק שהיא מורידה מן העול של המטופל, אלא מאפשרת היענות טובה יותר לטיפול". במקרה של DME, כיוון שהמחלה הסוכרתית כוללת גם מרכיב דלקתי, הטיפול יכול לכלול גם זריקות המכילות סטרואידים, שהם אנטי־דלקתיים, אם במקביל או במקום הטיפול במעכבי VEGF.
נכון להיום, הטיפול במחלות הרשתית לא יכול להביא לריפוי המחלה ולא יחזיר את הגלגל לאחור, אך הזריקות הקיימות היום בהחלט מסייעות בעצירת תהליך צמיחת כלי הדם והדליפה, ובכך הן משמרות את המצב, מונעות נזק נוסף ואף עשויות לשפר את חדות הראייה. "יש לזכור כי החומר המוזרק לעין בעל השפעה למשך תקופה מוגבלת, אשר עשויה להיות ממושכת יותר עם הטיפולים החדשים, וישנה חשיבות רבה להתמדה בטיפול לאורך זמן".
יש להדגיש כי בחירת הטיפול האפשרי הינה להחלטת המטפל הרושם את המרשם בהתייעצות עם המטופל. המידע נכון לדצמבר 2023. למידע נוסף ,יש לפנות לרופא המטפל.
שירות לציבור מוגש בחסות חברת רוש פרמצבטיקה (ישראל) בע"מ.


